 اختلالات دیگر
اختلالات دیگر آشنایی کامل با سندرم پای بی قرار - علائم و علل
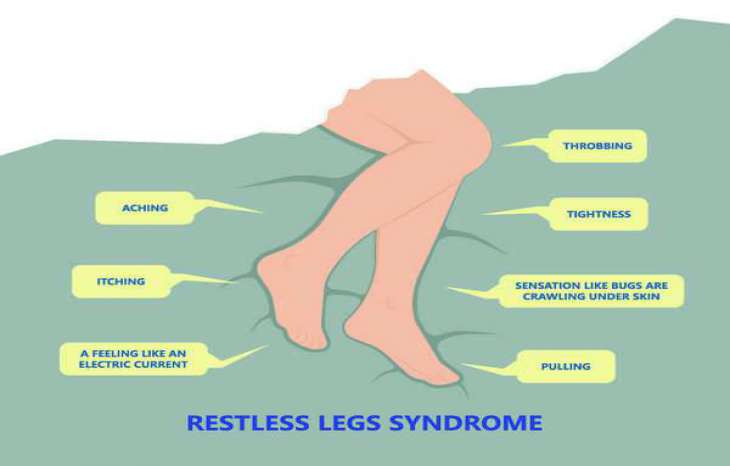
سندرم پای بی قرار (RLS) که به آن بیماری ویلیس اکبوم نیز گفته می شود ، احساس ناخوشایندی را در پاها ایجاد می کند ، مانند خارش، گزگز، مورمور، سوزش، درد و کشش یا حرکت حشرات روی پوست. این احساسات، تمایل زیادی را برای حرکت پاها ایجاد می کند.
افراد مبتلا به سندرم پای بی قرار ممکن است برای تسکین راه بروند، پاهایشان را بکشند یا تکان دهند. علائم در حالت غیرفعال ، از جمله هنگام استراحت یا دراز کشیدن ، بدتر می شوند. در نتیجه ، علائم سندرم پای بی قرار اغلب خواب را مختل می کند.
سندرم پای بی قرار 5 تا 10٪ بزرگسالان و 2 تا 4٪ کودکان در ایالات متحده را تحت تأثیر قرار می دهد و در زنان بیشتر از مردان مشاهده می شود. افراد در هر سنی می توانند به سندرم پای بی قرار مبتلا شوند ، اما شدیدترین علائم در بزرگسالان مسن مشاهده می شود.
علائم سندرم پای بی قرار چیست؟
حالات مرتبط با سندرم پای بی قرار با حالات عادی در افرادی که به این اختلال مبتلا نیستند متفاوت است. این ویژگی دسته بندی آن را دشوار می کند. طبق طبقه بندی بین المللی اختلالات خواب ، کلمات و عباراتی که بیماران سندرم پای بی قرار بیشتر از آنها برای توصیف احساسات خود استفاده می کنند عبارتند از:
- "دستپاچه"
- "ناراحت"
- "بی قرار"
- "نیاز به کشش"
- "اصرار به حرکت"
- "پاها می خواهند خود حرکت کنند"
سندرم پای بی قرار و بی خوابی
تمایل به حرکت دادن پاها، خوابیدن و خواب ماندن را برای بسیاری از افراد مبتلا به سندرم پای بی قرار دشوار می کند. یک مطالعه نشان می دهد که 88٪ افراد مبتلا به سندرم پای بی قرار حداقل یک علامت مربوط به خواب را گزارش کرده اند. علائم RLS اغلب اندکی پس از خوابیدن در شب ظاهر می شود و بیماران برای کاهش این حس ، پاهای خود را لگد می زنند ، به خود می پیچند یا آنها را ماساژ می دهند. برخی از افراد مبتلا به سندرم پای بی قرار مجبور به بلند شدن از رختخواب ، آهسته راه رفتن و کشش هستند.
در نتیجه اختلالات خواب مرتبط با سندرم پای بی قرار ، بیماران اغلب دچار خستگی و خواب آلودگی در روز می شوند. کمبود خواب با افسردگی ، اضطراب ، بیماری قلبی و چاقی همراه است. بیماران سندرم پای بی قرار نیز در معرض خطر بیشتری برای ابتلا به این بیماری ها قرار دارند. مشکلات خواب اصلی ترین دلیل نیاز به مراقبت های پزشکی در بیماران سندرم پای بی قرار است.
سندرم پای بی قرار و اختلال دوره ای حرکتی اندام
اکثر افراد مبتلا به سندرم پای بی قرار به بیماری اختلال دوره ای حرکت اندام (PLMD) نیز مبتلا هستند. PLMD شامل خم شدن یا کشیدن مکرر اندام ها هنگام خواب شبانه است. از این نظر که این حرکات با احساسات ناراحت کننده ای همراه نیستند این بیماری از سندرم پای بی قرار متفاوت است و چون در هنگام خواب اتفاق می افتد ، بیماران اغلب از آن آگاهی ندارند. با این حال ، حرکات مرتبط با PLMD باعث بیدار شدن فرد می شود و بنابراین می تواند مشکلات خواب را در بیمارانی که سندرم پای بی قرار نیز دارند ، تشدید کند.
اگرچه بیشتر مبتلایان به سندرم پای بی قرار مبتلا به PLMD نیز هستند ، اما بسیاری از مبتلایان به PLMD دارای سندرم پای بی قرار نیستند.
حتما مطالعه کنید : آشنایی کامل با انواع آزمایش غربالگری سندرم داون
چه عواملی باعث سندرم پای بی قرار می شود؟
گاهی اوقات ، سندرم پای بی قرار با سایر مشکلات پزشکی مانند بیماری کلیه در مراحل آخر ، کمبود آهن ، نوروپاتی ، مولتیپل اسکلروزیس یا بیماری پارکینسون همراه است.
سندرم پای بی قرار همچنین می تواند به طور موقت در دوران بارداری رخ دهد ، حدود 20٪ از زنان در سه ماهه سوم دچار سندرم پای بی قرار می شوند. علائم سندرم پای بی قرار معمولاً پس از زایمان کاهش می یابند.
با این حال ، علت اکثر موارد سندرم پای بی قرار ناشناخته است. سندرم پای بی قرار ممکن است منشا ژنتیکی داشته باشد. بین 40 تا 90 درصد بیماران مبتلا به سندرم پای بی قرار حداقل یک خویشاوند درجه یک (والدین ، خواهر و برادر یا فرزند) با این بیماری دارند. محققان برخی تغییرات ژنتیکی را شناسایی کرده اند که خطر ابتلا به سندرم پای بی قرار را افزایش می دهد ، اما به احتمال زیاد هنوز چیزهای زیادی برای کشف وجود دارد.
محرک های سندرم پای بی قرار
نشستن یا استراحت از علل اصلی علائم سندرم پای بی قرار هستند. علاوه بر این ، برخی از ماده های غذایی می توانند علائم را بدتر کنند، از جمله:
- الکل
- کافئین
- نیکوتین
- داروها ، از جمله داروهای خاصی که برای درمان حالت تهوع ، سرماخوردگی و آلرژی و مشکلات بهداشت روان استفاده می شوند
در صورت مصرف بیش از حد این مواد یا خورددن آنها در نزدیکی زمان خواب، می توانند بر ساختار خواب تأثیر منفی بگذارند.
سندرم پای بی قرار چگونه کنترل می شود؟
اهداف درمان سندرم پای بی قرار تثبیت علائم و بهبود قوام خواب است. هم روشهای غیر دارویی و هم درمانهای دارویی برای مدیریت سندرم پای بی قرار در دسترس است.
نکاتی در مورد مراقبت در منزل برای سندرم پای بی قرار
روش های زیر می تواند علائم را در بیماران با سندرم پای بی قرار خفیف یا متوسط کاهش دهد و ممکن است در بیماران با سندرم پای بی قرار که علائم شدید دارند همراه با دارو استفاده شود.
بهداشت خواب: بهداشت خوب خواب به معنای حفظ محیط اتاق خواب و یک برنامه روزمره است که از خواب با کیفیت بالا پشتیبانی می کند. پرهیز از الکل و کافئین برای بیماران سندرم پای بی قرار بسیار مهم است زیرا می توانند علائم را بدتر کنند.
ورزش: از آنجا که عدم تحرک بدنی غالباً علائم سندرم پای بی قرار را ایجاد می کند ، ورزش ممکن است مفید باشد. یک مطالعه تحقیقاتی نشان می دهد که بیماران سندرم پای بی قرار پس از شش هفته درگیر شدن در یک برنامه ورزشی 39٪ کاهش شدت علائم را نشان داده در بیمارانی که ورزش نکردند ، 8٪ کاهش علائم مشاهده شد.
فشار درمانی پنوماتیک: دستگاه های فشرده سازی پنوماتیک با پر شدن از هوا و فشار دادن پاها ، جریان خون در پاها را افزایش می دهند. محققان دریافتند که پس از یک ماه استفاده روزانه از دستگاه ،علائم سندرم پای بی قرار ، کیفیت زندگی و خستگی افراد نسبت به یک گروه کنترل شده بهبود یافت.
ماساژ و حمام گرم: استفاده از ماساژ و حمام گرم برای تحریک پاها نیز توسط بسیاری توصیه می شود ، با این حال ، تا کنون شواهد علمی محدودی وجود دارد که از تأثیر این روش ها پشتیبانی می کند.
برای دریافت مشاوره رایگان درمان سندرم پای بی قرار و رزرو وقت می توانید با شماره های 09362020364، 02166013282 و یا شماره واتساپ 09364904632 تماس حاصل فرمایید. کلینیک رسش همیشه پاسخگو و در کنار شما هستیم .
منبع محتوا : sleepfoundation




