 اختلالات حرکتی
اختلالات حرکتی بیماری پارکینسون
بیماری پارکینسون، نوعی اختلال پیشرونده است و بر سلولهای عصبی مغز که مسئول حرکت بدن هستند تأثیر میگذارد. وقتی نورونهای تولیدکننده دوپامین میمیرند، علائمی مانند لرزش، کندی، سفتی و مشکلات تعادلی ایجاد میشوند. روشهای درمان این بیماری شامل مصرف داروها، داشتن رژیم غذایی، انجام ورزش، جراحی و تحریک مغزی عمیق است.
بیماری پارکینسون چیست؟
بیماری پارکینسون، اختلالی پیشرونده است که بر سلولهای عصبی در قسمتهای عمیق مغز به نام گانگلیونهای پایه و جسم سیاه تأثیر میگذارد. سلولهای عصبی در توده سیاه، ناقل عصبی دوپامین را تولید میکنند و مسئول انتقال پیامهایی هستند که حرکت بدن را برنامهریزی و کنترل میکنند. در برخی از افراد به دلایلی نامعلوم، سلولهای عصبی تولیدکننده دوپامین در جسم سیاه از بین میروند. هنگامی که 80 درصد دوپامین از بین برود، علائم پارکینسون مانند لرزش، کندی حرکت، سفتی و مشکلات تعادلی مشاهده میشوند.
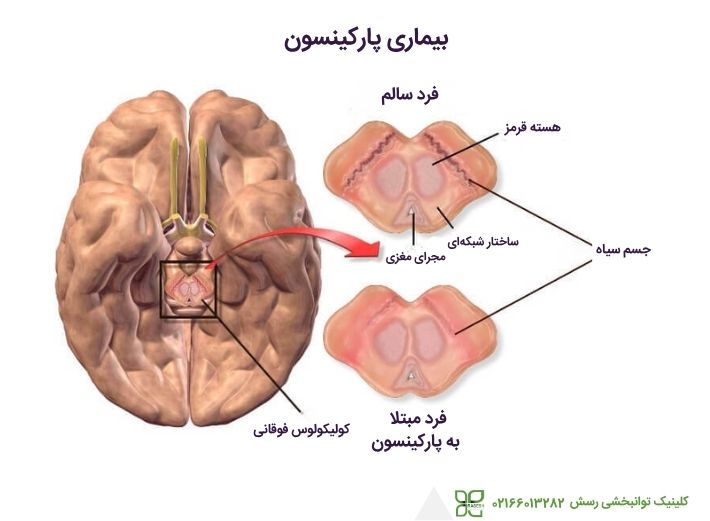
چه افرادی بیشتر در معرض خطر ابتلا به پارکینسون قرار دارند؟
بیش از 1.5 میلیون نفر انسان در دنیا مبتلا به پارکینسون هستند. افرادی که بیشتر در معرض خطر ابتلا به این بیماری هستند عبارتاند از:
- سن: افراد جوان بهندرت بیماری پارکینسون را تجربه میکنند. این بیماری معمولاً در اواسط یا اواخر زندگی شروع میشود و با افزایش سن ریسک ابتلا به آن افزایش مییابد. افراد معمولاً در حدود 60 سالگی به این بیماری مبتلا میشوند. پارکینسون زودرس در حدود 40سالگی رخ میدهد.
- جنسیت: طبق مطالعات مردان بیشتر از زنان به بیماری پارکینسون مبتلا میشوند.
- وراثت: داشتن خویشاوند مبتلا به پارکینسون احتمال ابتلا به این بیماری را افزایش میدهد. بااینحال، ریسک ابتلا به این بیماری پایین است مگر اینکه در خانواده خود بستگان زیادی با بیماری پارکینسون داشته باشید.
- قرار گرفتن در معرض سموم: قرار گرفتن مداوم در برابر علفکشها و آفتکشها ممکن است کمی خطر ابتلا به بیماری پارکینسون را افزایش دهد.
انواع پارکینسون
بیماری پارکینسون بهدلیل مرگ سلولهای مغزی در بخشی از مغز به نام جسم سیاه ایجاد میشود. این بیماری به سه شکل اصلی بروز پیدا میکند که در ادامه آنها را توضیح میدهیم:
- پارکینسون ایدیوپاتیک: این اختلال شایعترین نوع پارکینسون است و علائم آن شامل لرزش، سفتی و کندی حرکات میباشند. بیماری پارکینسون ایدیوپاتیک با کاهش تدریجی ترمیمکننده عصبی دوپامین در مغز آغاز میشود و عوامل ژنتیکی و محیطی در ایجاد آن نقش بهسزایی دارند.
- پارکینسونیسم عروقی: پارکینسونیسم عروقی (پارکینسونیسم شریان اسکلروتیک) افرادی را تحت تأثیر قرار میدهد که خونرسانی محدودی به مغز دارند. گاهیاوقات افرادی که سکته مغزی خفیف داشتهاند، ممکن است به این شکل از پارکینسونیسم مبتلا شوند. علائم شایع این اختلال شامل مشکلات حافظه، خواب، خلق و خو و حرکت هستند.
- پارکینسونیسم ناشی از دارو: برخی از داروها منجر به ابتلا به پارکینسونیسم میشوند. داروهای نورولپتیک (که برای درمان اسکیزوفرنی و سایر اختلالات روانپریشی استفاده میشوند) که مانع از عملکرد ماده شیمیایی دوپامین در مغز میشوند، بزرگترین علت پارکینسونیسم ناشی از دارو هستند. پارکینسونیسم ناشی از دارو فقط تعداد کمی از افراد را تحت تأثیر قرار میدهد. اکثر افراد مبتلا به این اختلال ظرف چند ماه (و اغلب طی چند روز یا چند هفته) پس از قطع داروی عامل بیماری بهبود مییابند.
علائم بیماری پارکینسون
علائم پارکینسون در افراد مختلف با توجه به میزان پیشرفت بیماری متفاوت هستند. فرد مبتلا به بیماری پارکینسون علائم زیر را تجربه میکند:

- برادی کینزی: این وضعیت شامل کندی حرکت، اختلال در مهارت و چابکی، کاهش پلک زدن، ریختن آب دهان و صورت بدون حالت میباشد.
- رعشه در حالت استراحت: لرزشی غیرارادی که با حرکت کاهش مییابد و بهطور معمول از یک طرف بدن مانند دست شروع میشود.
- سفتی: سفتی ناشی از افزایش غیرارادی تون عضلانی (انقباض عضلانی) است.
- بیثباتی وضعیت بدنی: در این شرایط بیماران اغلب با پایین آوردن مرکز ثقل خود که منجر به حالت خمیده میشود، سعی میکنند تعادل خود را حفظ کنند.
سایر علائم زیر نیز ممکن است رخ بدهند:
- خشک شدن ناگهانی عضلات
- راه رفتن نامنظم یا کشیدن یک پا
- خمیده بودن
- مشکل در خواب یا بیخوابی
- بیتفاوتی و افسردگی
- لرزش صورت هنگام صحبت کردن
- اختلال در بلع
- یبوست
- اختلال در شناخت
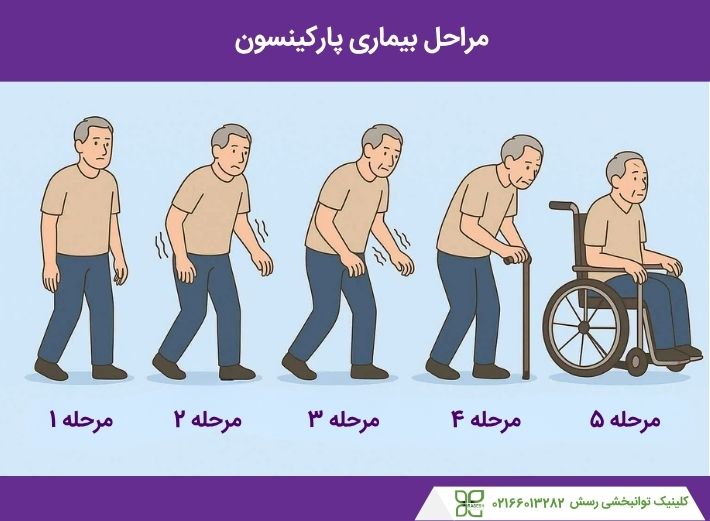
مراحل بیماری پارکینسون
بیماری پارکینسون ممکن است سالها طول بکشد و عوارض شدیدی را ایجاد کند. مراحل تشدید بیماری پارکینسون به شرح ذیل میباشند:
مرحله اول
مرحله اول پارکینسون، خفیفترین شکل پارکینسون است. در این مرحله علائم آنقدر شدید نیستند که در کارهای روزانه و سبک زندگی کلی تداخل ایجاد کنند. اما خانواده و دوستان ممکن است متوجه تغییراتی در وضعیت بدنی، راه رفتن یا حالات چهره بیمار شوند. یکی از علائم اصلی مرحله اول پارکینسون لرزش و سایر مشکلات حرکتی است که یک طرف بدن را درگیر میکند. مصرف برخی داروهای خاص بهطور مؤثر علائم این مرحله را کاهش میدهند.
مرحله دوم
دومین مرحله پارکینسون علائمی بسیار شبیه به مرحله اول دارد. این علائم شامل سفتی، لرزش و تغییراتی در حالات چهره میباشند. همچنین این مرحله مشکلاتی را در راه رفتن و وضعیت بدن فرد ایجاد میکند. افراد در این مرحله علائم را در هر دو طرف بدن احساس کرده و گاهیاوقات مشکلات گفتاری را تجربه میکنند. اکثر افراد مبتلا به مرحله دوم پارکینسون هنوز هم میتوانند بهتنهایی زندگی کنند، اگرچه انجام برخی کارها برای آنها بیشتر طول میکشد.
مرحله سوم
مرحله سوم، مرحله میانی در پارکینسون است و نقطه عطف اصلی در پیشرفت بیماری است. در این مرحله، بسیاری از علائم مانند علائم مرحله دوم هستند. بااینحال، تعادل کاهش مییابد و حرکات بیمار کندتر میشوند. سومین مرحله از پارکینسون بهطور قابلتوجهی بر انجام کارهای روزانه تأثیر میگذارد، اما بیماران هنوز هم میتوانند کارهای خود را انجام دهند. مصرف دارو همراه با کاردرمانی به کاهش علائم این مرحله کمک میکنند.
مرحله چهارم
در مرحله چهارم، بیمار نمیتواند بدون کمک بایستد و برای حرکت به واکر یا وسایل کمکی نیاز دارد. بسیاری از افراد در این مرحله از پارکینسون نمیتوانند بهتنهایی زندگی کنند؛ زیرا حرکت کردن برای آنها بهشدت سخت میشود. درنتیجه این مرحله بسیاری از کارهای روزانه را غیرممکن میکند و بسیار خطرناک است.
مرحله پنجم
مرحله پنجم بیماری پارکینسون، به پیشرفتهترین مرحله از این بیماری معروف است و شدیدترین علائم را دارد. این مرحله موجب سفتی در پاها میشود و ایستادن یا راه رفتن را غیرممکن میکند. بیماران در این مرحله به ویلچر نیاز دارند و اغلب نمیتوانند بهتنهایی بایستند. همچنین چون بیماران در این مرحله مرتب تعادل خود را از دست میدهند به کمک شبانهروزی نیاز دارند. 50 درصد از افراد در مراحل چهارم و پنجم دچار سرگیجه، توهم و هذیان میشوند.
علت ابتلا به بیماری پارکینسون
دانشمندان بر این باورند که ترکیبی از عوامل ژنتیکی و محیطی علت بیماری پارکینسون (PD) هستند. تحقیقات نشان میدهند هیچ دو نفری پارکینسون را به شکلی یکسان تجربه نمیکنند، اما مشترکاتی بین آنها وجود دارند. دلایل ابتلا به پارکینسون شامل موارد زیر هستند:
ژنتیک
ژنتیک، علت حدود 10 تا 15 درصد از کل موارد پارکینسون است. در طول سالها، دانشمندان DNA افراد مبتلا به پارکینسون را مورد مطالعه قرار دادند و ژنهای آنها را با هم مقایسه کردند. آنها دهها جهش ژنی مرتبط با پارکینسون را کشف کردند.
عوامل محیطی
برخی از مواجهات محیطی ممکن است خطر PD را کاهش دهند، در حالی که برخی دیگر ممکن است آن را افزایش دهند. تعامل بین ژنها و محیط میتواند کاملاً پیچیده باشد. عوامل خطر محیطی مرتبط با PD شامل آسیب به سر، منطقه محل سکونت، مواجهه با آفتکشها و موارد دیگر هستند.
تعاملات ژنتیکی و محیطی
- اگرچه چندین جهش ژنتیکی شناسایی شدهاند که با خطر بالاتر ابتلا به بیماری پارکینسون (PD) مرتبط هستند، اما اکثر بیماران این تغییرات ژنتیکی را ندارند.
- از طرف دیگر، حتی اگر آفتکشها و ضربههای مغزی با PD مرتبط باشند، اکثر بیماران هیچ مواجهه آشکاری با این عوامل محیطی ندارند.
بنابراین پارکینسون ناشی از ترکیبی از ژنها، عوامل محیطی و تأثیرات سبک زندگی است. تعامل هر سه جزء تعیین میکند که آیا فردی به پارکینسون مبتلا خواهد شد یا خیر. تحقیقات ویژه پارکینسون برای درک بهتر نحوه تعامل این اجزاء برای ایجاد PD و نحوه پیشگیری از آن، بسیار حیاتی هستند.
تشخیص
ازآنجاییکه سایر بیماریها هم علائمی مشابه پارکینسون دارند، تشخیص بیماری پارکینسون بیشتر فرایندی بالینی است. یعنی برای تشخیص آن به متخصص نیاز است تا علائم را بررسی کند. متخصص با پرسش از بیمار و اطلاع از سابقه پزشکی فرد، پارکینسون را تشخیص میدهد. همچنین گاهی پزشک برای تشخیص این بیماری از آزمایشهایی خاص استفاده میکند که عبارتاند از:
- آزمایشهای خون
- توموگرافی
- آزمایش ژنتیک
- تصویربرداری امآرآی
- اسکن پیتیای
روشهای درمان بیماری پارکینسون
بسیاری از بیماران مبتلا به پارکینسون از زندگی فعال و امید به زندگی طبیعی برخوردارند. حفظ سبک زندگی سالم با خوردن رژیم غذایی متعادل و فعال ماندن ازنظر جسمانی به سلامت کلی فرد کمک میکند. بیماری پارکینسون را میتوان با مصرف دارو و جراحی کنترل کرد:

مصرف دارو
چندین نوع دارو برای کنترل پارکینسون وجود دارند. بسته به علائم خفیف یا پیشرفته، ممکن است این داروها بهتنهایی یا همراه با یکدیگر استفاده شوند. این داروها عبارتاند از:
- داروهای سِلِژیلین و راساژیلین محافظ عصبی هستند و میتوانند پیشرفت بیماری را کند کنند. این داروها با جلوگیری از تجزیه MAO-B، میزان دوپامین در مغز را حفظ میکنند.
- آمانتادین دارویی است که ناقل عصبی گلوتامات را متوقف میکند و باعث افزایش ترشح دوپامین میشود.
- پرامیپکسول و روپینیرول و آپومورفین داروهایی هستند که نقش دوپامین را تقلید میکنند و به گیرندههای سیناپس نورون متصل میشوند.
- لِوودوپا به مشکلات حرکتی ناشی از لرزش، سفتی، کندی و راه رفتن کمک میکند و دوپامین از دسترفته را در مغز جایگزین میکند. لوودوپا با کاربیدوپا ترکیب میشود تا عوارض جانبی حالت تهوع را کاهش دهد و مطمئن شود که لوودوپا در مغز به دوپامین تبدیل میشود نه در روده یا خون.
- تولکاپون و انتاکاپون داروهایی هستند که با مسدود کردن COMT در مغز باعث تجزیه دوپامین در دستگاه گوارش میشوند. و ورود میزان ثابت لوودوپا به جریان خون را میسر میکنند.
- داروهای تری هگسی فنیدیل و بنزتروپین فعالیت استیل کولین را کاهش میدهند و لرزش را کند میکنند.
پس از مصرف دارو، بیماران ممکن است متوجه شوند که اثر هر دوز قبل از مصرف دوز بعدی از بین میرود یا نوسانات نامنظمی در اثرگذاری دارو وجود دارند. داروهای ضدپارکینسون میتوانند باعث ایجاد دیسکینزی شوند.
روشی جدید برای مصرف دارو ازطریق پمپ دارو ابداع شده است که لوودوپا را مستقیماً به رودهها میرساند. این روش نیاز به جراحی دارد تا سوراخی کوچک در معده انجام شود. سپس ازطریق این سوراخ، تیوبی به پمپی که روی کمربند پوشیده میشود متصل میگردد. این پمپ بهگونهای طراحیشده است که دارو را بهطور مداوم، در دوز کم و پیوسته به بیمار تزریق میکند و موجب بهبودی بیمار میشود. این پمپ شبیه پمپهای انسولین است که توسط بیماران دیابتی استفاده میشود.
جراحی
هنگامیکه داروها بهدلیل نوسانات شدید در اثربخشی، عدم اثربخشی یا عوارض جانبی غیرقابل تحمل، نمیتوانند علائم را کنترل کنند، باید گزینه جراحی را در نظر گرفت. سایر روشهای جراحی شامل پالیدوتومی و تالاموتومی هستند که برای هدف قرار دادن گانگلیونهای خاص برای تخریب یا تحریک انجام میشوند.
- تحریک عمیق مغزی نوعی روش جراحی برای کاشت دستگاهی مانند ضربانساز است که سیگنالهای الکتریکی را به نواحی مغز که مسئول حرکت بدن هستند ارسال میکند. الکترودها بسته به علائم تحت درمان، در ناحیه خاصی از مغز (معمولاً هسته زیر تالاموس) قرار میگیرند. الکترودها در دو طرف چپ و راست مغز ازطریق سوراخهای کوچکی که در بالای جمجمه ایجاد شدهاند قرار میگیرند. آنها توسط سیمهای اکستنشن بلندی که از زیر پوست و پایین گردن عبور میکنند، به استیمولاتور دارای باتری در زیر پوست سینه متصل میشوند. هنگامی که استیمولاتور روشن میشود، پالسهای الکتریکی را برای مسدود کردن سیگنالهای عصبی معیوب که باعث لرزش، سفتی و سایر علائم میشوند ارسال میکند. تنظیمات استیمولاتور قابلبرنامهریزی است و با تغییر علائم شما قابل تنظیم است. همچنین استیمیلاتور علائم کندی، لرزش و سفتی را بهبود میبخشد. اکثر افراد میتوانند با استیمیلاتور داروهای خود را کاهش دهند و عوارض جانبی آنها، ازجمله دیسکینزی را کم کنند. بهعلاوه این روش به بافت مغز آسیب نمیرساند.
- سایر روشهای جراحی شامل پالیدوتومی و تالاموتومی هستند که مناطق خاصی از مغز را هدف قرار میدهند. اما به جای تحریک، از جریان انرژی با فرکانس بالا برای تخریب دائمی سلولها استفاده میکنند. این روشها برگشتپذیر نیستند و فقط در موارد خاصی استفاده میشوند.
بیماران مبتلا به افسردگی شدید، زوال عقل پیشرفته یا شرایط ناپایدار پزشکی، ممکن است کاندید جراحی نباشند. همچنین بیمارانی که علائم مشابه پارکینسون دارند اما دارای اختلالاتی مانند آتروفی سیستم چندگانه، فلج پیشرونده هستهای یا کورتیکوبازال دژنراسیون هستند، نباید تحت جراحی قرار گیرند.
درصورت ابتلا به پارکینسون چطور میتوانم از خودم مراقبت کنم؟
انجام کارهای زیر در خودمراقبتی و کنترل پارکینسون نقش دارند:
- برای حفظ قدرت و انعطافپذیری ورزش کنید.
- رژیم غذایی سالمی داشته باشید و قبل از شروع رژیم غذایی یا برنامه ورزشی جدید با پزشک خود مشورت کنید. برخی از مواد غذایی که باعث کاهش علائم پارکینسون میشوند شامل امگا 3 (ماهی قزلآلا، لوبیا و صدف به محافظت از مغز کمک میکنند)، آنتیاکسیدانها (آجیلها، توتها و سبزیجات تیره) و باقالی هستند. برخی مواد غذایی ازجمله لبنیات و چربیهای اشباعشده باعث افزایش سرعت پیشرفت پارکینسون میشوند. بنابراین از مصرف آنها بپرهیزید.
- در انجام فعالیتهای بدنی زیادهروی نکنید. محدودیتهای خود را بشناسید و به آنها پایبند باشید.
- کل کف خانه را فرش کنید و موانع را از مسیرهای داخل و خارج خانه بردارید.
- لباسهایی را که دارای دکمهها و زیپهای زیاد هستند با لباسهایی مانند شلوار کمرکش که میتوانید بهراحتی آنها را ببندید، جایگزین کنید.
- کاشی دستشویی با خیس شدن لغزنده و خطرناک میشود. درنتیجه کف آن را بپوشانید.
- لقمههای غذا را بسیار کوچک بردارید، کاملاً بجوید و با دقت قورت دهید.
- قبل از شروع کردن به صحبت، نفس بکشید و بین هر چند کلمه یا حتی بین هر کلمه مکث کنید.
- به جای نوشتن با دست، از رایانه استفاده کنید.
پیشگیری از ابتلا به بیماری پارکینسون
بیماری پارکینسون بهدلایل ژنتیکی رخ میدهد و غیرقابل پیشگیری است. پس نمیتوانید خطر ابتلا به آن را کاهش دهید. برخی مشاغل پرخطر مانند کشاورزی و جوشکاری خطر ابتلا به این بیماری را افزایش میدهند، اما همه افراد در این حرفهها به پارکینسون مبتلا نمیشوند.
نکاتی در نگهداری از سالمندان مبتلا به بیماری پارکینسون
اگر سالمند مبتلا به پارکینسون دارید باید نکات زیر را رعایت کنید:
بیمه کردن بیمار مبتلا به بیماری پارکینسون
اگر بیمار مبتلا به پارکینسون بیمه ندارد، حتماً او را بیمه کنید و از جزئیاتی درمورد نسخهها، تعداد جلسات درمانی بیمار و مقدار پوشش بیمه آگاهی یابید. باید بدانید که بیمه تا چه حد هزینههای درمانی بیمار را پوشش میدهد.
مراقبت از بیمار
مراقب تغییرات در علائم، تواناییها و خلقوخوی فرد مبتلا به پارکینسون باشید. همچنین باید تواناییهای در حال تغییر فرد مورد مبتلا را پس از عوض کردن دارو زیر نظر بگیرید. فرد مبتلا به پارکینسون شاید بتواند کارهای زیادی مانند کار کردن، انجام کارهای خانه، بیرون رفتن با شما یا دوستان را انجام دهد. اما باید از انجام برخی کارها خودداری کنند. برای مثال نباید رانندگی کنند.
صبور بودن
علائم فرد مبتلا به پارکینسون در طول زمان تغییر میکنند و هر روز شدیدتر میشوند. درنتیجه در رفتار با آنها صبور باشید. سعی کنید به آنها امید بدهید و از آنها بخواهید تا برخی کارها را انجام دهند. در این شرایط به آنها حس مستقل بودن میدهید.
اطمینان از مصرف بهموقع داروها
حتماً مطمئن شوید که بیمار داروهای خود را مصرف میکند. برای جلوگیری از فراموش کردن دارو، زمان مصرف داروهای او را را یادداشت کنید یا در موبایل برای آنها یادآور تنظیم کنید.
چه زمانی باید به پزشک مراجعه کرد؟
اگر متوجه تغییراتی در علائم یا اثربخشی داروهای خود شدید، باید به پزشک مراجعه کنید. تنظیم دوز و نوع داروها میتواند تفاوت زیادی در تأثیر پارکینسون بر زندگی شما ایجاد کند و علائم آن را کاهش دهد.
خدمات کلینیک توانبخشی رسش برای بیماران مبتلا به پارکینسون
بیماری پارکینسون، بیماری بسیار شایعی است که احتمال ابتلا به آن با افزایش سن بیشتر میشود. علل ابتلا به این بیماری مشخص نیستند اما عوامل ژنتیکی و محیطی در آن تأثیر دارند. بااینکه بیماری پارکینسون قابلدرمان نیست، راههای مختلفی برای کنترل این بیماری وجود دارند. امروزه بسیاری از افراد میتوانند سالها یا حتی دههها با این بیماری زندگی کنند و تحت درمان قرار گیرند. یکی از خدمات کلینیک توانبخشی رسش کمک به مدیریت علائم در بیماران مبتلا به پارکینسون است. کارشناسان و متخصصان دلسوز و مجرب این مرکز پس از معاینه و بررسی علائم بیمار، راهکارهای درمانی مختلف را به شما پیشنهاد میدهند. روشهای درمانی پیشنهادشده به کاهش سرعت بیماری و بهبود علائم کمک میکنند. بنابراین اگر خودتان یا یکی از عزیزانتان مبتلا به پارکینسون هستید، میتوانید از مشاوره رایگان ما استفاده کرده و یا با ردیافت نوبت و مراجع حضوری از خدمات مرکز ما بهرهمند شوید.
برای دریافت مشاوره رایگان در خصوص درمان بیماری پارکینسون و رزرو وقت می توانید با شماره های 09362020364، 02166013282 و یا شماره واتساپ 09364904632 تماس حاصل فرمایید. ما در کلینیک رسش همیشه پاسخگو و در کنار شما هستیم .
منابع
سوالات متداول
خود بیماری پارکینسون باعث مرگ نمیشود. بااینحال، علائم مربوط به پارکینسون میتوانند کشنده باشند. بهعنوان مثال، صدمات ناشی از زمین خوردن یا مشکلات مرتبط با زوال عقل میتوانند موجب مرگ شوند. برخی از افراد مبتلا به پارکینسون در بلع مشکل دارند. این امر میتواند منجر به پنومونی آسپیراسیون شود.
بیماری پارکینسون مسری نیست و از شخصی به شخص دیگر منتقل نمیشود.
مدت بهبودی و مشاهده اثرات درمانهای بیماری پارکینسون به نوع درمان، شدت بیماری و سایر عوامل بستگی دارند.
خیر، بیماری پارکینسون قابل درمان نیست. بااینحال، استفاده از درمانهای مختلف به کاهش سرعت پیشروی بیماری و شدت علائم بیمار کمک میکنند.
میتوان با تغییراتی ساده در محل کار، تغییرات ساعات کاری و تنظیم زمان مصرف داروها به انجام کار ادامه داد. توجه به ایمنی در محیط کار برای افراد مبتلا به پارکینسون از اهمیت زیادی برخوردار است.
اضطراب و افسردگی در نیمی از افراد مبتلا به پارکینسون رخ میدهند و باعث کاهش کیفیت زندگی میشوند. جدای از افسردگی، بیتفاوتی و بیعلاقگی به فعالیتهای خاص نیز در نتیجه سطوح پایین دوپامین رخ میدهند.
برخی از افراد مبتلا به بیماری پارکینسون کاهش میل جنسی، عملکرد یا رضایت جنسی را تجربه میکنند. در برخی دیگر، داروهایی که جایگزین دوپامین میشوند، بر افکار و تمایلات جنسی تأثیر میگذارند.




